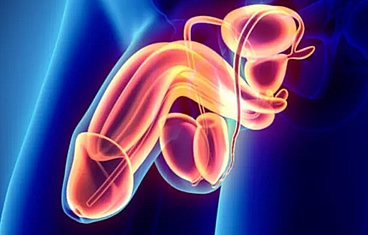
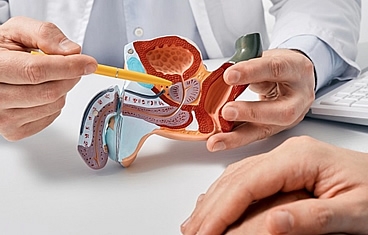
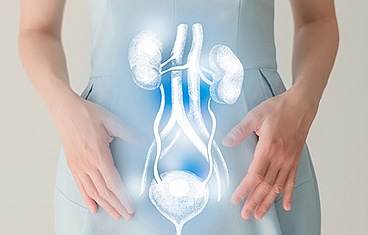
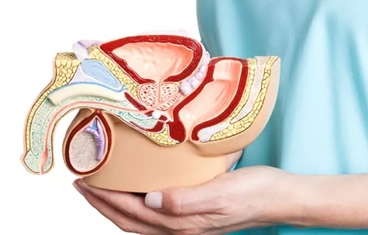
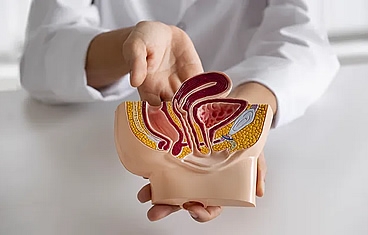
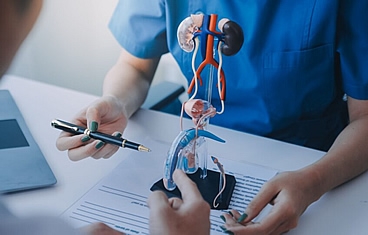
Cuando un paciente pierde una cantidad significativa de tejido genital debido a trauma, quemaduras o infección, la cirugía de reconstrucción genital puede ayudar a restaurar la anatomía y minimizar las cicatrices. Los órganos genitales son tradicionalmente difíciles de reconstruir y generalmente requieren una combinación de colgajos musculares, injertos de piel o incluso expansores de tejido, colocados bajo la piel. La reconstrucción del tracto urinario implica la reconstrucción de las estructuras que almacenan o transportan la orina, a saber, la vejiga, la uretra y el uréter.
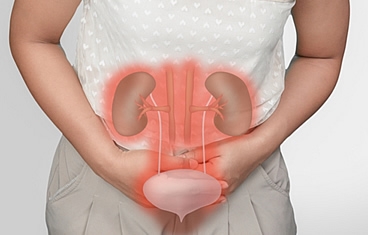
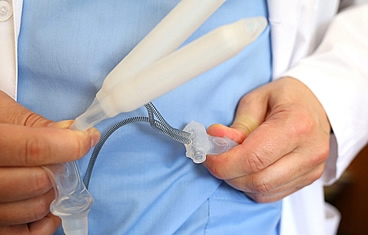
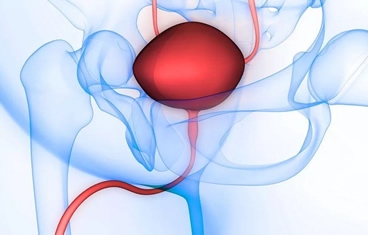
La reconstrucción de la vejiga generalmente implica aumentar el tamaño de la vejiga con una porción del intestino delgado o colon y luego llevar la orina a la piel a través de un canal construido quirúrgicamente que puede ser continente (conducto cateterizable/Mitrofanoff) o incontinente. Cuando la vejiga es completamente removida, podemos recrear una "nueva" vejiga con intestino delgado (neovejiga) de manera ortotópica recolocando en la uretra nativa o de manera heterotópica a través de un conducto abdominal (Pouch ileal).
La reconstrucción de la uretra implica una combinación de injertos de piel, injertos de mucosa oral y colgajos de piel y músculos, para aumentar el diámetro uretral para que la micción pueda ser restaurada a la normalidad.
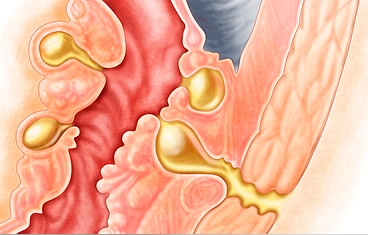
La reconstrucción del uréter normalmente implica llenar el vacío del uréter ausente o enfermo, reemplazando el uréter por una vejiga alargada, un tubo vesical o un segmento del intestino delgado o apéndice, para actuar como una chimenea para transportar la orina a la vejiga.
La laparoscopia y la cirugía robótica son opciones adecuadas y mínimamente invasivas para la reconstrucción del uréter y la vejiga y ayudan a minimizar la hospitalización y el tiempo de recuperación general. La reconstrucción robótica es un campo en evolución y expansión, y en iPROURO tenemos el compromiso de usar las técnicas quirúrgicas más avanzadas. Prevemos que la mayor parte de las reconstrucciones urinarias abdominales se volverán menos invasivas, con el tiempo y nuestra experiencia creciente.
La urología reconstructiva es un campo en evolución; muchos de los procedimientos que comúnmente realizamos hoy no existían hace diez años. Abrazamos la innovación y la colaboración. Con una mentalidad reflexiva y abierta, nos esforzamos continuamente por mejorar y perfeccionar nuestros resultados funcionales y cosméticos.